6 外傷性腰部症候群の神経症状
1 背骨の仕組み
2 外傷性頚部症候群(がいしょうせいけいぶしょうこうぐん)
3 外傷性頚部症候群の神経症状について
4 バレ・リュー症候群と耳鳴り、その他の障害について
5 腰部捻挫・外傷性腰部症候群
6 外傷性腰部症候群の神経症状
7 腰椎横突起骨折 (ようついおうとっきこっせつ)
8 上腕神経叢麻痺 (じょうわんしんけいそうまひ)
9 中心性頚髄損傷
10 環軸椎脱臼・亜脱臼 (かんじくついだっきゅう・あだっきゅう)
11 上位頚髄損傷 C1/2/3 (じょういけいずいそんしょう)
12 横隔膜ペーシング
13 脊髄損傷
14 脊髄不全損傷=非骨傷性頚髄損傷
15 脊髄の前角障害、前根障害
16 脊髄の後角障害、後根障害
17 バーナー症候群
18 脊髄空洞症
19 頚椎症性脊髄症
20 後縦靱帯骨化症 OPLL
21 腰部脊柱管狭窄症
22 椎骨脳底動脈血行不全症 (ついこつのうていどうみゃくけっこうふぜんしょう)
23 腰椎分離・すべり症
24 胸郭出口症候群 (きょうかくでぐちしょうこうぐん)
25 複合性局所疼痛症候群 (ふくごうせいきょくしょとうつうしょうこうぐん) CRPS
26 低髄液圧症候群=脳脊髄液減少症= CSFH (のうせきずいえきげんしょうしょう)
27 梨状筋症候群 (りじょうきんしょうこうぐん)
28 線維筋痛症 (せんいきんつうしょう)
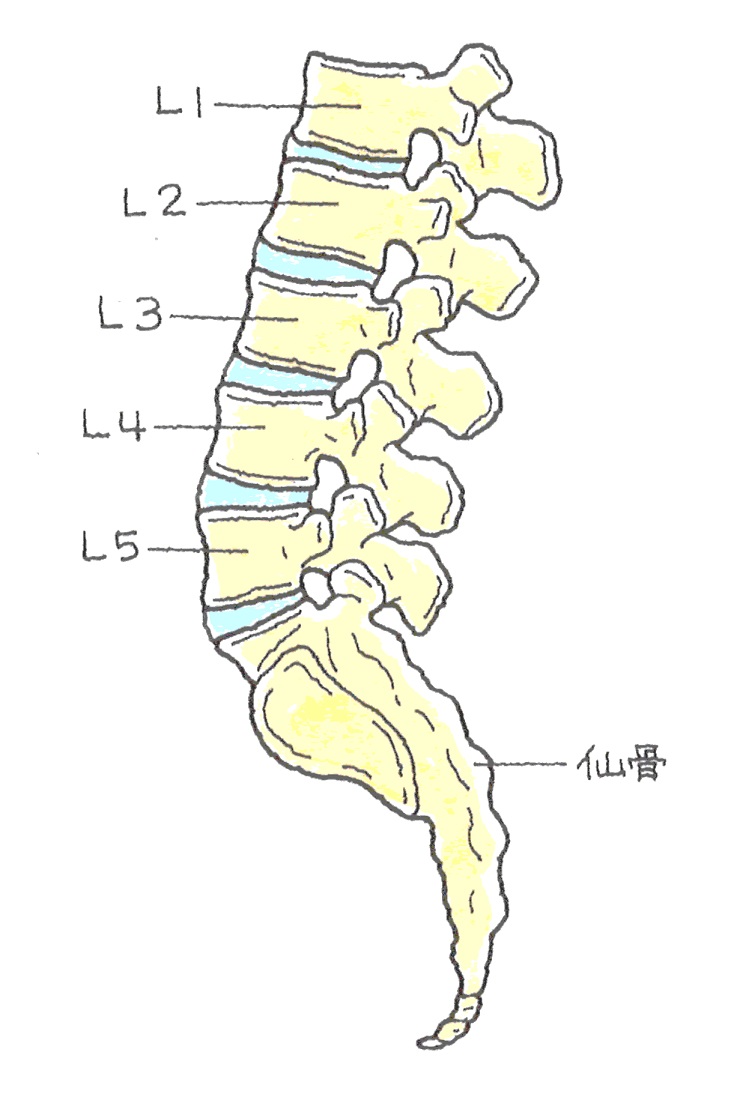
脊椎は、25の椎骨が椎間板というクッションをはさんで、頚部~尾底骨まで連なったものです。
頚椎はC、胸椎はTh、腰椎はL、その下の仙椎はSと表示します。
腰椎は5つの椎骨が椎間板を挟んで連なっており、椎骨の空洞部分は、脊髄が走行しています。
脊髄は、L1で終わり、それ以下は馬尾神経が走行しています。
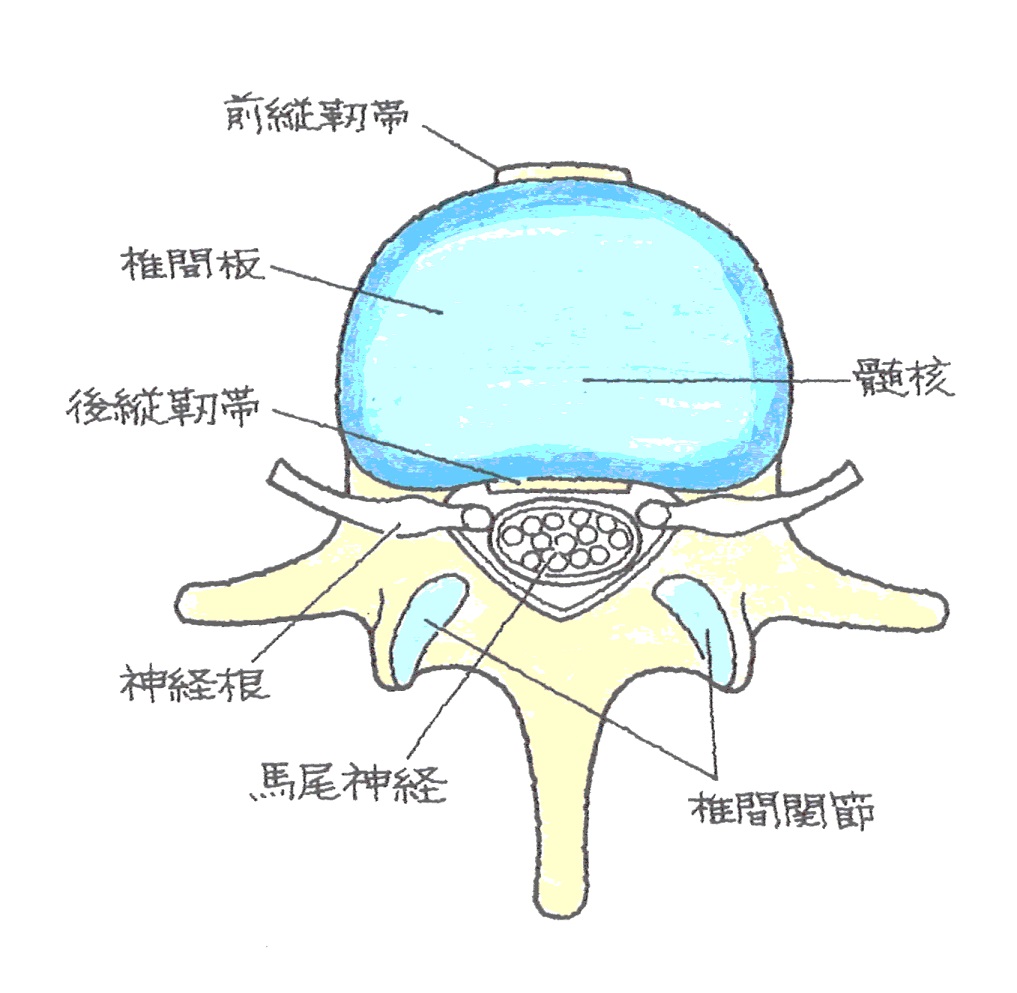
椎間板、脊椎を縦に貫く前縦靭帯と後縦靭帯、椎間関節、筋肉などで椎骨はつながっています。
椎骨の馬尾が走行する部分を椎孔といい、椎孔がトンネル状に並んでいる部分を脊柱管と呼びます。
馬尾神経から枝分かれした神経根は、それぞれの椎骨の間の椎間孔と呼ばれる部分を走行、身体各部を支配しています。
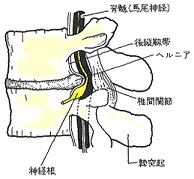
外傷性腰部症候群で注目すべきは、L3/4/5/S1の神経根です。
脊髄から枝分かれした、L3/4/5/S1の左右6本の神経根は、それぞれの下肢を支配しているからです。
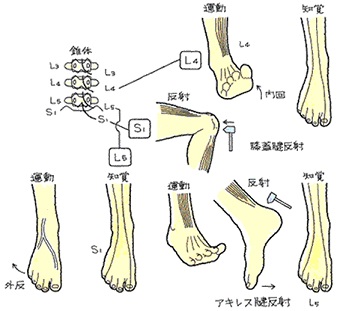
L3/4のヘルニアでは、L4神経根が障害され大腿前面、下腿内側面に知覚障害が出現、膝蓋腱反射は減弱、つまり大腿四頭筋・前脛骨筋が萎縮し、大腿神経伸展テスト=FNSが陽性となります。
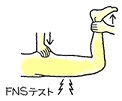
L4/5のヘルニアでは、L5神経根が障害され、下腿前外側、足背に知覚障害が出現、長母趾伸展筋の筋力低下、大臀筋の萎縮が見られ、ラセーグテストは陽性となります。
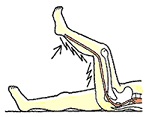 ラセーグテスト
ラセーグテスト
外傷性腰部症候群における後遺障害のポイント