4 骨盤骨折に伴う出血性ショック 内腸骨動脈損傷 (ないちょうこつどうみゃくそんしょう)
1 骨盤骨 骨盤の仕組み
2 骨盤骨折・軽症例
3 骨盤骨折・重症例
4 骨盤骨折に伴う出血性ショック 内腸骨動脈損傷 (ないちょうこつどうみゃくそんしょう)
骨盤骨折の死因の50%は出血であると報告されており、骨盤腔内の出血で出血性ショックを引き起こし死亡する例も、珍しくありません。
輸液・輸血にもかかわらず、血圧が上昇しないときは、ただちに内腸骨動脈造影を実施し、スポンゼルコイルを使用し、両側内腸骨動脈の根元から血管塞栓術を実施します。
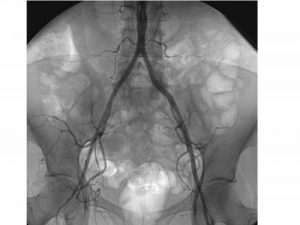
骨盤内臓器の副損傷を伴うケース、恥骨骨折と尿道損傷などでも同上の処置が取られます。
血管塞栓術の合併症として男性ではインポテンツの可能性が指摘されており、大変厄介ですが、女性には合併症はありません。
骨盤骨折は重傷なのです。
| 出血量 | ~15% | 15~30% | 30~40% | 40%以上 |
| 脈拍数(回/分) | 100以下 | 100以上 | 120以上 | 140以上 |
| 血圧(収縮期) | 正常 | 正常 | 低下 | 低下 |
| 呼吸数(回/分) | 14~20 | 20~30 | 30~40 | 35以上 |
| 精神神経症状 | 軽い不安感 | 中程度の不安感 | 強い不安感・混乱 | 混乱・昏睡 |
出血性ショックとは、大量の出血により、主要な臓器に必要な血流が維持できず、細胞機能が保てなくなるときの症候群で、一般的には血圧が低下しますが、実は血圧が低下する以前に、上記の症状を示しています。
血圧が下がり始める前に、出血性ショックの有無を判断、迅速な処置、病院への搬送を行わなければなりません。 つまり、血圧の測定以外に、出血性ショックの症状が出現する顔色、呼吸、脈拍、皮膚を観察します。
初期症状としては頻脈(脈拍数の増加)と、皮膚症状=皮膚が冷たく、青白く、冷や汗が出るのが代表的です。このような症状があれば、血圧が低下していないときでも、出血性ショックの可能性があるので、急いで病院へ搬送しなければなりません。
骨盤骨折の検査と診断では、触診により骨盤の損傷が疑われる部位に圧痛や動揺性がないかを検査します。これらの所見が見られるときは、骨盤骨折が強く疑われ、骨盤部XP撮影で多くの骨折は診断できます。また、仙骨骨折、仙腸関節の離開はCTにより鮮明な骨折画像が得られ、内腸骨動脈損傷による後腹膜出血の程度の診断も可能です。
血尿では、尿道造影と膀胱造影を、肛門出血では、注腸造影で確定診断とします。
治療は、以下の優先順位で勧められます。
①内腸骨動脈損傷による出血性ショックのあるときは、ただちに血管撮影室において塞栓術で止血します。コイル等で出血している動脈を詰めるのが、一般的な塞栓術です。
②膀胱・大腸損傷などの合併症に対しては、緊急手術適用となります。
③不安定な骨盤骨折に対しては局所麻酔下で創外固定が実施されています。
骨盤骨折における後遺障害のポイント
1)骨盤骨折は、大きくは、寛骨臼骨折と骨盤輪骨折の2つに分類されます。
股関節は、寛骨臼と大腿骨頭の2つの関節面が接する構造であり、寛骨臼骨折とは、股関節の関節内骨折です。そして、骨盤輪骨折は寛骨臼骨折を除いた骨盤骨折となります。
いずれも、XPで診断されていますが、骨盤の形状は非常に複雑なところから、CTにより骨折の位置を詳しく調べることが、治療方針の決定に有用です。
さらに、血管損傷や膀胱損傷などの合併損傷を診断するには、造影CTを行う必要があります。
2)大量出血を伴うときは、緊急的に止血処置を実施しなければなりません。
骨折部を体外で仮固定する創外固定器具を用いて、安定化させることが止血の基本になります。
さらに、血管造影で、損傷動脈を発見し、ゼリー状の物質や金属製のスポンゼコイルを動脈内に挿入する塞栓術が実施されています。
止血処置により、ショック状態から離脱すれば、骨折の治療を計画します。
下肢の牽引により、骨折部の転位を矯正できるときは、大腿骨遠位または脛骨近位にワイヤーを刺入し、手術までの間、持続的に牽引します。
3)寛骨臼骨折では、関節内骨折であるところから、正しい整復位置に戻さなければなりません。
もし骨折の転位を残したまま、保存的に治療したときは、骨折部の癒合が得られても、変形性関節症が経時的に進行するので、将来の人工関節置換術が予想されることになります。
しかし寛骨臼骨折の手術は難度が高く、大量出血等の危険も予想されます。
挫滅的な損傷では、手術が中止されることもあります。
こんなときは、後遺障害等級の獲得で損害をカバーしなくてはなりません。
4)骨盤輪骨折では、骨盤後方が破壊され、骨折の不安定性が強いときは、手術の適応となります。
スクリュー、プレート、脊椎固定用のインプラントなどを使用して内固定が実施されます。
保存的な治療に比較すると、早期に車椅子や歩行練習が可能になる利点があります。
5)骨盤骨折の軽症例
①腸骨翼骨の単独骨折で大量出血を伴わないもの
②恥骨・坐骨の単独骨折で、安定型のもの
骨折部に疼痛を残しているときは、骨折部の3DCT撮影で、骨癒合状況を立証します。
変形癒合が確認できるときは、その度合いに応じて、14級9号、12級13号の神経症状が、後遺障害として認定されます。
骨折部に痛みがないときは、後遺障害の対象ではありません。
③尾骨骨折後、尾骨が屈曲変形をきたしているとき、被害者の方が女性であれば、骨折部の3DCT画像を婦人科に持ち込み、正常産道が保たれているかについて、精査を受けなければなりません。
尾骨の変形により正常分娩が不可能で、帝王切開を選択しなければなりないときは、11級10号が認定されます。この診断は、整形外科ではなく婦人科の医師に診断をお願いすることになります。
被害者の方が男性で、尾骨に疼痛を訴えるときは、やはり、3DCTで立証、神経症状として、14級9号もしくは12級13号を目指します。
6)骨盤骨折の重症例
①両側の恥骨と坐骨の骨折で、骨盤輪の連続性が損なわれているストラドル(straddle)骨折や骨盤複垂直骨折であるマルゲーニュ(Malgaigne)骨折では、骨盤の安定性が失われています。
創外固定器の使用で骨盤骨の安定化と整復固定が行われていますが、それでも、完全に元通りは、期待できません。
②恥骨結合離開と仙腸関節の脱臼
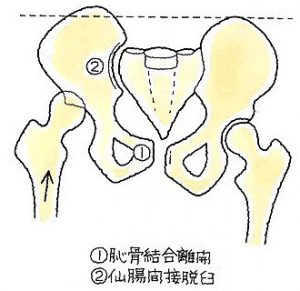
イラストのような不安定損傷では、手術により仙腸関節を整復固定すると共に、恥骨結合離開についてはAOプレートによる内固定が実施されていますが、やはり、完全に元通りになることは、期待できません。
したがって、骨盤骨折の重症例では、どのレベルの変形を残しているかを立証することになり、3DCTが威力を発揮します。
骨盤骨の歪みにより、左右の下肢に脚長差が生じたときは、ONISのソフトを駆使して、脚長差を具体的に立証します。1cm以上であれば13級8号、3cm以上であれば10級8号、5cm以上であれば8級5号が認定されるのですが、骨盤骨の変形で12級5号と比較して、いずれか上位の等級が認定されており、このことも、承知しておかなければなりません。
7)内臓損傷の合併と立証方法
①尿管、膀胱および尿道の障害
| 尿路変向更術を行ったもの | |
| 5級3号 | 非尿禁制型尿路変向術を行ったが、尿が漏出しストマ周辺に著しい皮膚のびらんを生じ、パッド等の装着ができないもの |
| 7級5号 | 非尿禁制型尿路変向術を行ったもの
禁制型尿リザボアの手術を行ったもの |
| 9級11号 | 尿禁制型尿路変向術を行ったもの、(禁制型尿リザボアおよび外尿道口形成術を除きます。 |
| 11級10号 | 外尿道口形成術を行ったもの |
腎臓で生成された尿は腎盂から尿管を経て膀胱に畜尿され、尿道を通じて体外に排尿されます。
この経路を尿路といいます。
健常な膀胱の機能は、尿を失禁することなく安定して貯める畜尿機能と、尿意に基づいて自分の意思で残尿なく排出する排尿機能、この2つの機能が両立しなければなりません。
非尿禁制型尿路変更とは、排泄口、ストマから絶えず流れ出る尿を袋、パウチで集尿する手術法で、禁制型尿リザボアは、腸管を使用して体内に畜尿可能なパウチを作成、失禁防止弁を有する脚を介して腹壁にストマを形成します。 畜尿機能はあるも排尿機能はなく、ストマから自己道尿を必要とします。しかし、ストマは小さくパウチの装着は不要です。
これら以外の尿禁制型尿路変更術とは、S状結腸に尿管を吻合し直腸に尿を畜尿します。
肛門括約筋により尿禁制が保たれ、人工排泄口、ストマは必要なく、自分の意思で排尿、排便のコントロールが可能となります。
②排尿障害を残すもの
| 排尿障害を残すもの | ||
| 9級11号 | 残尿が100ml以上のもの | |
| 11級10号 | 残尿が50~100ml未満であるもの
尿道狭窄のため、糸状プジーを必要とするもの |
|
| 14級相当 | 尿道狭窄のため、糸状プジー第20番が辛うじて通り、時骨拡張術を行う必要のあるもの | |
| 頻尿を残すもの | ||
| 11級10号 | 頻尿を残すもの | |
| 尿失禁を残すもの | ||
| 7級5号 | 持続性尿失禁を残すもの
切迫性尿失禁または腹圧性尿失禁のため、終日パッド等を装着し、かつ、パッドをしばしば交換するもの |
|
| 9級11号 | 切迫性尿失禁または腹圧性尿失禁のため、常時パッド等を装着しているが、パッドの交換を要しないもの | |
| 11級10号 | 切迫性尿失禁または腹圧性尿失禁のため、パッドの装着は要しないが下着が少し濡れるもの | |
膀胱の蓄尿量は200~300mlあり、150mlで軽い尿意、250mlで強い尿意が起こります。
排尿は、1日1500ml、昼間の覚醒時で4、5回、夜間の就寝時で2回、合計7回の排尿が成人の平均と言われています。昼間の覚醒時で8回以上、夜間の就寝時で3回以上の排尿を頻尿と言います。
くしゃみ等の生理的な反射や階段の昇り降りなどの動作をきっかけに、お腹に力が加わったときに起きる尿失禁を腹圧性尿失禁、前触れもなく尿がしたくなり、その高まりが急なためトイレまで間に合わなくて失禁してしまうのが切迫性尿失禁といいます。
検査と立証は泌尿器科におけるウロダイナミクス検査で立証しなければなりません。
ウロダイナミクス検査とは、排尿時の膀胱、膀胱内圧・排尿筋圧測定と尿道、尿道括約筋筋電図の働きを同時に記録することにより、排尿障害の病型を診断する検査です。
従来の膀胱内圧検査を含み、様々な病態を計測することが可能となっています。
蓄尿から排尿終了までの間の膀胱内圧、腹圧(直腸内圧で測定)、排尿筋圧、外尿道括約筋活動、尿流などを測定し、排尿障害の部位や程度を総合的に診断します。
基本となる①~③の3つの測定に加え、症状によってさらに特殊な④~⑦の4つの測定を行うことがあります。実施する測定項目は専門医の診断により選定されており、排尿障害の立証には、専門医とウロダイナミクス検査の設備のコンビネーションを備えた病院の確保がなにより重要です。
| 超音波画像検査 | |
| 排尿後の残尿量を調べます。 | |
| ウロダイナミクス検査 | |
| 尿流量の測定 | 尿が出始めてから終わるまでの量の変化をグラフで表します。 |
| 膀胱内圧検査 | 直径5mmの管を尿道から膀胱に挿入、水または生理食塩水を注ぎ込みます。 尿のたまり始めから排尿に至るまでの膀胱の内圧の変化を測定、収縮のパターンをチェック
切迫性尿失禁の無抑制収縮の膀胱の判定が出来ます。 |
| 尿道内圧検査 | 尿道の内圧を調べることで、腹圧性尿失禁を判定します。 |
| リークポイント・プレッシャー | 膀胱に水を満たし、腹圧をかけて、尿が漏れる瞬間の尿道や括約筋の状態をチェックする検査です。 |
| 尿道括約筋・筋電図 | 尿がたまり始めてから排尿に至るまでの尿道括約筋のパターンを、筋電図にとって調べます。
尿道括約筋の収縮不全が原因の腹圧性尿失禁を判定します。 |
| プレッシャーフロー・スタディ | 尿流測定と膀胱内圧測定を同時に行い、排尿障害の原因を探ります。 |
| 内圧尿流検査 | 排尿時の下部尿路機能評価を目的に、排尿筋圧(膀胱内圧-腹圧)と尿流率の2つのパラメータを同時に測定します。 |
※検査の必要性について
排尿・排便障害は腰椎圧迫骨折や仙骨骨折で発症することが多く、このときは、脊髄の腰~臀部の馬尾神経が病原部位となります。
この神経に圧迫、損傷があると下肢のしびれ、歩行障害と並び排尿・排便に異常が起きます。
稀にではありますが、頚髄損傷でも発症します。
腰椎捻挫、むち打ちを原因として排尿・排便障害に悩まされる被害者の方も多くいます。
「おしっこが出辛くなった、回数が異常に増えた?」
これについては、膀胱内圧検査が有名で、よく知られています。
しかし多くの泌尿器科では、あまり積極的にこの検査を行いません。
「おしっこが出ないから、ここに来たのでしょう、今更出ないことを検査してどうするの?」
医師の間では、このような受け取り方が一般的なのです。
医師は、「おしっこがでない」 という症状について疑いを持ちませんが、保険会社、損害保険料算出機構自賠責損害調査事務所、そして裁判官は証拠を出さない限り、信用してくれません。
ですから、検査による立証は絶対に必要なのです。
排尿障害といっても内圧の不調によるもの、括約筋の不全を原因とするもの、つまり、原因は1つではなく、それに見合った治療が必要であると指導されています。
現在、膀胱の内圧を計測するだけではなく、いくつかの検査を総合したウロダイナミクス検査が最先端ですが、町の泌尿器科の多くは設備がなく、大学病院クラスの検査先の確保が必要です。
男性用導尿カテーテル
③生殖器の障害
| 生殖器の障害 | |
| 7級5号 | 両側の睾丸を失ったもの
両側の卵巣を失ったもの 常態として精液中に精子が存在しないもの 常態として卵子が形成されないもの |
| 9級11号 | 陰茎の大部分を欠損したもの
(陰茎を膣に挿入することができないと認められるものに限る) 勃起障害を残すもの 射精障害を残すもの 膣口狭窄を残すもの (陰茎を膣に挿入することができないと認められるものに限る) 両側の卵管の閉鎖または癒着を残すもの、頚管に閉鎖を残すものまたは子宮を失ったもの (画像所見により、認められるものに限る) |
| 11級10号 | 狭骨盤または比較的狭骨盤が認められるもの |
| 13級11号 | 1側の睾丸を失ったもの
(1側の睾丸の亡失に準ずべき程度の萎縮を含む) 1側の卵巣を失ったもの |
※勃起障害を残すものでは、以下のいずれにも該当しなければなりません。
夜間睡眠時に十分な勃起が認められないことがリジスキャンRによる夜間陰茎勃起検査により証明されていること
支配神経の損傷等勃起障害の原因となる所見が、以下の検査のいずれかにより認められること
会陰部の知覚、肛門括約筋のトーヌスおよび球海綿反射筋反射による神経系検査
プロスタグランジンE1海綿体注射による各種の血管系検査
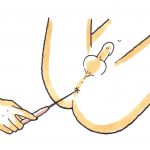

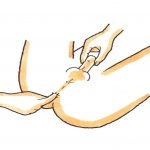
会陰部の知覚 肛門括約筋の随意収縮 球海綿体筋反射
※会陰部の知覚
会陰部とは、外陰部と肛門の間に位置していますが、肛門の周囲を針で刺して痛みがあれば正常とされています。
※肛門括約筋の随意萎縮
肛門に指を挿入、肛門収縮があれば正常とされています。
※球海綿体筋反射
肛門に指を挿入し、亀頭や陰核をつかみます。
肛門が収縮すれば正常、亢進すれば脳・脊髄に、消失すれば末梢神経の障害が予想されます。
④.併合と相当(あくまで一例であり、必ず下記等級が認定されることを保証するものではありません)
※併合
Q 交通事故により肋骨の著しい変形となりました。
それを原因として呼吸機能に障害を残したのですが、何級が認定されますか?
肋骨の著しい変形は12級5号、
呼吸機能の障害は11級10号となります。
最終的には、等級は上位等級が採用され、11級10号となります。
胸腹部臓器の障害と系列を異にする障害が、通常派生する関係にあるときは、併合することなく、いずれか上位の等級が認定されています。
※相当
Q 交通事故で心機能の低下による軽度の運動耐容能の低下で11級10号、
ペースメカの植え込みで9級11号、
食道狭窄による通過障害で9級11号が認定される見込みです。
私の最終等級を教えてください。
生殖器を含む胸腹部臓器に障害が2つ以上あるときは併合の方法により相当級が決められます。
上記の質問では、8級相当が認定されます。
Q 両側の睾丸を失い、7級13号、
さらに、器質的な原因で勃起障害、9級16号を残しました。
認定される等級を教えてください。
生殖器の障害のみを残す方で、生殖機能を完全に喪失したものに該当するときは、その他の生殖機能の障害に該当するときでも、7級相当で止まります。
本件では7級相当となります。
