4 腰部脊柱管狭窄症
脊髄が走行している脊柱管のトンネルが狭くなり、脊髄や神経根が圧迫されている病気・疾患を脊柱管狭窄症と言い、狭窄の原因は、先天性の骨形成不全、後天的なものとしては椎間板ヘルニア、分離・すべり症、加齢にともなう椎間板、椎体、椎間関節や椎弓の退行性変性、軟部組織の肥厚によるものであり、そのためか、負担のかかる腰部に多く発症しています。
いずれにしても、交通事故外傷で脊柱管が狭窄することはありません。
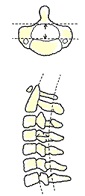
神経が圧迫されることで、狭窄のある部分の痛みや、下肢の痛み、痺れなどが出現します。
腰部の脊柱管狭窄の特徴的な症状として、歩いたり立ち続けたりしていると、下肢に痛みや痺れが出て歩けなくなり、暫く休むと、症状が無くなることを繰り返す、間欠性跛行があります。
神経根が障害されると、下肢や臀部の痛みや痺れが、馬尾神経では、下肢や臀部に痺れ・だるさ感があり、頻尿などの排尿障害や排便障害をきたすこともあります。
頚部や胸部、腰部におよぶ広範脊柱管狭窄症では、四肢や体幹の痛み、痺れ、筋力低下、四肢の運動障害、間欠性跛行や排尿障害、排便障害をきたすことがあります。
確定診断はMRI画像で行われています。
各椎体の後方には、日本人の平均で前後径、約15mmの脊柱管があり、脊髄はこの中を走行していますが、基準として前後径が12mmになり、症状が出現していれば、脊柱管狭窄症と診断されます。
全体の70%は保存的療法で改善が得られているとされています。
投薬による疼痛管理がなされ、温熱や電気による物理・運動リハビリが実施されています。
神経周囲の血流障害で症状が強くなることから、血管を拡張し、血流量を増やす薬剤の投与も実施されています。
脊柱管は腰が反ることで狭くなりやすいため、前屈位の保持を目的に装具を装着することや、運動療法では主に姿勢の改善や腹部の筋力強化、ストレッチなどを行うことで症状を改善させていきます。
保存療法では症状が改善しないとき、症状が急激に進行中のとき、馬尾神経が圧迫され、膀胱・直腸障害の出現で、日常生活に大きな支障をきたすときは手術となります。
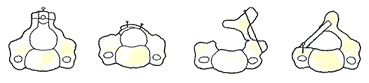
従来の手術では、狭くなった脊柱管を広げることで症状を改善させていきます。
腰部脊柱管狭窄症における後遺障害のポイント
1)腰部脊柱管狭窄症の確定診断について
MRI画像所見は、変形性頚椎症=変形性脊椎症に類似しています。
また、訴える症状は、脊髄の圧迫が主であれば脊髄症を、神経根の圧迫が主であれば神経根症を、さらには、両方の症状を示すこともあり、この点、変形性脊椎症、頚椎症性脊髄症=脊椎症性脊髄症に酷似しています。
そのため、MRI画像から脊柱管の前後径を計測し、本当に12mm以下であるかを検証することになります。
脊柱の固定術等が実施されたときは、脊柱の変形等で11級7号が認定されます。
脊柱の可動域が、2分の1以下に制限されていれば、8級2号が認定されています。
保存療法にとどまるものの多くは、12級12号の認定ですが、脊髄症状として7級4号が認定された例もあります。もっとも、受傷直後は、頚部捻挫の傷病名で、長期の治療が継続され、最終的に脊柱管狭窄症や後縦靭帯骨化症、頚腰部椎間板ヘルニア等の傷病名で、脊柱管拡大形成術に至ったものについては、損害保険料算出機構自賠責調査事務所は、すべての治療先に症状照会を行い、自覚症状や他覚的所見などから、事故との因果関係が否認され等級が認定されないケースが多いと思われます。
